In questo articolo parliamo di:
Gli esami clinici possono spesso rappresentare un vero rompicapo per i pazienti e i meno esperti. Valori anomali di una qualsiasi sostanza nel sangue possono spaventare e preoccupare, per questo è sempre bene sapere qualcosa in più sulle analisi del sangue.
Nell’articolo di oggi vi parleremo di Anticorpi Anti-AChR, dei loro valori e di cosa significhi un risultato anomalo nelle analisi. Quando bisogna preoccuparsi? Cosa bisogna fare? Cercheremo di rispondere alle vostre domande, ma come sempre vi ricordiamo che i nostri articoli servono per informarsi e che per la cura delle varie patologie è sempre necessario l’aiuto di un medico.
Anticorpi Anti-AChR cosa sono?
Gli anticorpi anti-AChR, conosciuti anche come anti recettori dell’acetilcolina, sono particolari anticorpi che vengono prodotti dal sistema immunitario e che attaccano le speciali proteine presenti sulle fibre dei vari muscoli scheletrici. L’acetilcolina, invece, è una sostanza chimica o meglio un neurotrasmettitore, ed è responsabile del passaggio delle informazioni tra le cellule nervose. Questo processo da origine alla contrazione del muscolo.
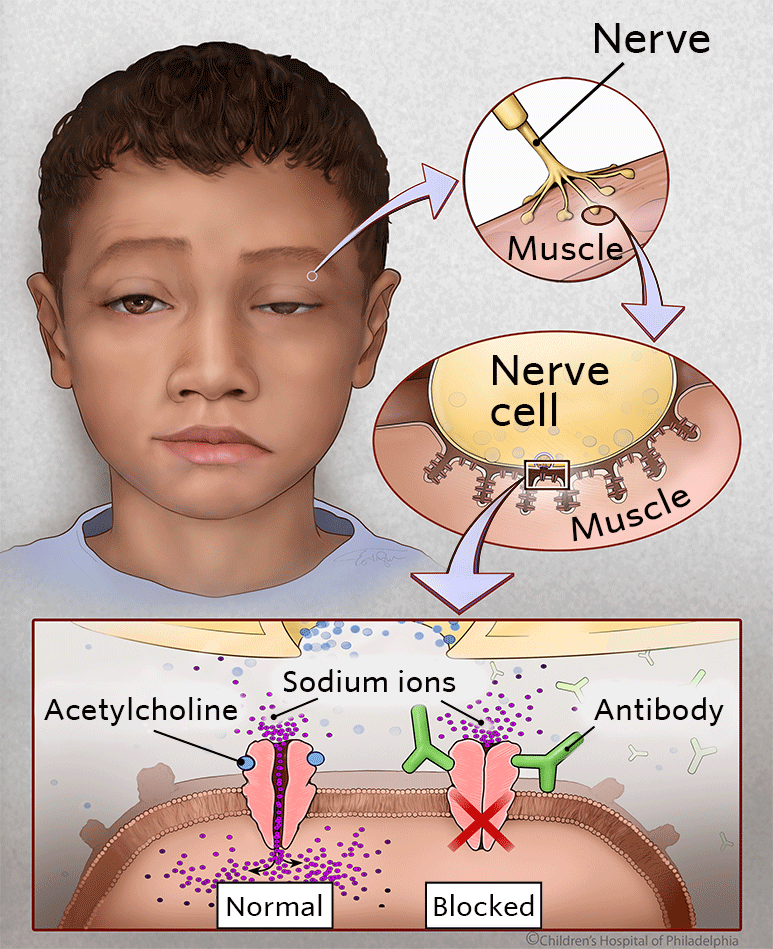 Gli anticorpi anti-AChR causano un’interruzione della comunicazione tra i nervi e i muscoli scheletrici e inibiscono la contrazione muscolare. Lo squilibrio causa un affaticamento veloce dei muscoli. Questi anticorpi sono responsabili della comparsa di una particolare malattia, la miastenia gravis, una malattia autoimmune cronica. Per diagnosticare questa patologia è necessario l’esame degli anticorpi anti-AChR.
Gli anticorpi anti-AChR causano un’interruzione della comunicazione tra i nervi e i muscoli scheletrici e inibiscono la contrazione muscolare. Lo squilibrio causa un affaticamento veloce dei muscoli. Questi anticorpi sono responsabili della comparsa di una particolare malattia, la miastenia gravis, una malattia autoimmune cronica. Per diagnosticare questa patologia è necessario l’esame degli anticorpi anti-AChR.
Anticorpi Anti-AChR: patologie associate
Come anticipato la miastenia gravis è una malattia di tipo autoimmune neuromuscolare e causa debolezza muscolare e affaticabilità. Miastenia gravis prende il suo nome da “asthenia” (debolezza), “myo” (muscolare) e “gravis” (grave). La debolezza è causata dalla presenza degli autoanticorpi, quindi delle proteine di difesa del corpo umano che attaccano per errore lo stesso organismo.
Questi autoanticorpi in particolare vengono diretti contro i recettori e le proteine del muscolo che ne impediscono il normale funzionamento. In genere gli anticorpi sono prodotti durante la risposta immunitaria contro agenti pericolosi per l’organismo come i batteri o i virus, ma in questo caso vengono prodotti contro sostanze innocue. L’attacco ai recettori rende il muscolo molto meno sensibile alla stimolazione neuronale e causa difficoltà nel movimento e nella contrazione muscolare.
Per fortuna questo tipo di patologia è poco comune, ma colpisce indistintamente entrambi i sessi. Non è una patologia contagiosa, anche se può accadere che un neonato che nasca da madre affetta da miastenia gravis possa presentare i sintomi per un periodo di tempo.
Comunemente la maggior parte dei pazienti affetti dalla malattia recupera una qualità di vita molto soddisfacente in seguito alla terapia, in molti casi si raggiunge addirittura anche la remissione completa dei sintomi. Nei casi migliori si possono addirittura sospendere i farmaci e riprendere la vita normalmente.
Diagnosi
La diagnosi di miastenia gravis è spesso difficile da ottenere perché i sintomi sono spesso associabili ad altre patologie. L’unico modo per diagnosticare la patologia è l’esame degli anticorpi anti-AChR, ma a volte sono necessari altri esami di controllo come l’elettromiografia (durante l’esame il medico inserisce un ago in un muscolo e misura la risposta alla stimolazione nervosa e nei pazienti con miastenia gravis la risposta è atipica) o l’esame del MuSK (una tirosin-chinasi muscolo specifica che in genere è presente in un certo numero di pazienti che non presentano anticorpi contro AChR, viene utilizzata in caso di falso negativo). Per capire bene cosa accade a causa degli anticorpi anti AChR parliamo in maniera più approfondita della contrazione muscolare.
I recettori dell’acetilcolina sono dei sensori che riescono a rilevare la presenza dell’acetilcolina. L’acetilcolina è un’importante molecola neurotrasmettitore e il movimento dei vari muscoli comincia quando l’impulso nervoso arriva all’estremità del nervo e stimola il rilascio dell’acetilcolina.
Questa sostanza attraversa le sinapsi, raggiunge la fibra muscolare, si lega ai recettori dell’acetilcolina e da inizio alla contrazione muscolare. La presenza degli anti anticorpi anti-AChR inibisce la trasmissione del messaggio e va a bloccare i recettori per la rilevazione dell’acetilcolina e rende difficile il movimento. L’azione degli anticorpi anti-AChR è triplice:
- gli anticorpi leganti si legano ai recettori e possono dare origine a un’infiammazione che distrugge i recettori;
- gli anticorpi bloccanti possono andare a coprire i recettori e impedire all’acetilcolina di legarsi;
- gli anticorpi modulanti possono far assorbire i recettori dalle cellule muscolari causandone l’eliminazione dalla giunzione neuromuscolare.
Per individuare il tipo di anticorpi che causa problemi al paziente sono disponibili diversi esami clinici, ma l’esame degli anticorpi leganti è quello che si prescrive più di frequentemente. Gli altri esami sono l’esame degli anticorpi bloccanti e l’esame degli anticorpi modulanti e in genere vengono prescritti quando il medico sospetta che il paziente sia affetto da miastenia gravis se l’esame degli anticorpi leganti ha avuto un esito negativo.
Gli esami per gli anticorpi anti-AChR in genere sono prescritti assieme ad una serie di controlli e a seconda dei risultati potrebbe essere prescritto al paziente anche l’esame degli anticorpi anti-MuSK, ovvero degli anticorpi tirosinchinasi muscolo-specifica. In genere i pazienti che soffrono di miastenia gravis hanno spesso il timo più grande del normale possono anche presentare un timoma, ovvero un tumore del timo, che di solito è benigno.
Il timo è una ghiandola posizionata sotto lo sterno che durante l’infanzia è fondamentale per il sistema immunitario. Anche nel caso di una diagnosi di timoma può essere prescritto al paziente un esame degli anticorpi anti AChR. L’esame di questi anticorpi ha in genere una grande sensibilità e affidabilità che va dall’80 al 96%. Nei casi di miastenia generalizzata raggiunge i suoi picchi di sensibilità, ma per la miastenia oculare l’affidabilità scende e sono necessari altri esami. Purtroppo la causa della risposta immunitaria anomala non è stata pienamente compresa dalla scienza medica.
Altri esami possibili sono:
- la prova dell’edrofonio con iniezione di cloruro edrofonio che blocca l’enzima responsabile della scomposizione dell’acetilcolina, se il paziente è affetto da miastenia gravis il farmaco causa un miglioramento dei vari sintomi;
- diagnostica per immagini tramite radiografia del torace che viene eseguita per eliminare dalla lista altre possibili patologie;
- la tomografia computerizzata e la risonanza magnetica vengono eseguite per individuare la presenza di un timoma.
Esame clinico e valori di riferimento
I valori normali in una persona sana sono inferiori o uguali a 0,02 nmol/L. Come sempre ricordiamo che gli intervalli di riferimento possono essere diversi da un laboratorio all’altro e bisogna sempre fare riferimento ai valori presenti sul referto.
Gli anticorpi anti-AChR non sono presenti, in genere, nel sangue di pazienti sani e compaiono solo se è in corso una reazione autoimmune. Se sono presenti alti valori di anti-AChR in genere si associano a miastenia gravis acquisita, ma solo a condizione che siano anche presenti i sintomi ad essa associati. In alcuni casi i risultati dell’esame possono risultare negativi fino a 12 mesi dopo la comparsa dei sintomi.
Esistono alcuni fattori che influenzano il risultato dell’esame perché gli anticorpi anti-AChR sono presenti nel sangue di alcuni pazienti con timoma, nei pazienti affetti dalla sindrome miastenica di Lambert-Eaton e nei pazienti che seguono una terapia a base di farmaci come la penicillamina o la succinilcolina.
Valori anomali di anti-AChR possono apparire anche in casi di tumore al polmone di tipo a piccole cellule e in varie malattie autoimmuni a carico del fegato o del sangue. Infine, se il paziente è stato sottoposto a terapie con sostanze radioattive può accadere che i risultati dell’esame risultino falsati.
Il controllo degli anticorpi anti-AChR si effettua tramite un normale esame del sangue eseguito durante un comunissimo prelievo di sangue venoso. Per l’esame non è richiesta una preparazione specifica, basta seguire le normali regole per il comune esame del sangue.
Sintomi di miastenia gravis
Il medico in genere consiglia l’esame degli anticorpi anti-AChR quando il paziente presenta sintomi accostabili alla miastenia gravis come per esempio:
- difficoltà nel camminare;
- andatura scostante;
- deglutizione difficile;
- difficoltà a masticare;
- senso di soffocamento e difficoltà nella respirazione;
- vomito;
- difficoltà a tenere la testa dritta;
- debolezza muscolare;
- balbettio;
- difficoltà nel parlare;
- espressioni facciali anomale;
- presenza di bave;
- palpebra cadente;
- visione doppia;
- scarso controllo dei movimenti dell’occhio;
- dolore alla schiena.
Nel caso in cui accusiate alcuni di questi sintomi chiedete al vostro medico l’esame di controllo degli anticorpi anti-AChR. La diagnosi e l’avvertimento dei sintomi risulta difficile perché l’insorgenza della malattia può essere improvvisa e molto spesso i sintomi si presentano ad intermittenza o possono comparire in forma localizzata, come ad esempio la miastenia dei muscoli oculari.
Se dopo una attività fisica vigorosa vi sentite molto deboli e avvertite sintomi tipici della miastenia gravis consigliamo di chiedere consiglio ad un medico che possa prescrivervi gli esami necessari per la diagnosi. Lo sforzo fisico richiede un aumento di quei messaggi chimici su sui interferiscono gli anticorpi anti-AChR. In genere la miastenia gravis peggiora dopo lo sforzo fisico e i pazienti che ne sono affetti si sentono meglio solo dopo il riposo.
In casi gravi potrebbe verificarsi una crisi miastenica. La crisi si verifica quando vengono coinvolti i muscoli del torace e il paziente non riesce più a respirare. Si tratta di un’emergenza medica ed è necessario correre immediatamente al pronto soccorso. Alcuni fattori scatenanti di una crisi miastenica sono:
- stress emotivo;
- stress fisico;
- febbre;
- reazioni ai farmaci;
- infezioni;
- gravidanza.
Terapia
Se non opportunamente curata con il tempo la miastenia gravis può arrivare a colpire altri distretti muscolari fino ad interessare anche i muscoli toracici. Il suo aggravarsi porta a conseguenze molto serie sulla respirazione e nei casi molto gravi i pazienti possono dover ricorrere alla respirazione artificiale. Se non opportunamente trattata la patologia può diventare estremamente debilitante ed essere addirittura fatale. Per questo la malattia non va mai trascurata.
Le attuali cure per la miastenia gravis puntano a ripristinare la corretta risposta del sistema immunitario e a ridurre gli autoanticorpi nel sangue. Il trattamento medicinale in genere prevede:
- immunosoppressori;
- inibitori dell’acetilcolinesterasi;
- corticosteroidi.
I corticosteroidi sopprimono l’attività del sistema immunitario e riducono la produzione di anticorpi che vanno contro il recettore dell’acetilcolina. Secondo gli studi sembra che i corticosteroidi possano incentivare la sintesi degli anticorpi anti-AChR. I farmaci immunosoppressivi, invece, diminuiscono la produzione degli autoanticorpi e contribuiscono a ridurre i vari sintomi della miastenia gravis.
In alcuni casi potrebbe essere necessaria una timectomia, quindi l’asportazione chirurgica del timo. Dopo la rimozione del timo tramite intervento chirurgico spesso i pazienti riportano un miglioramento dei sintomi. Non è ancora chiaro come la timectomia possa influire sulla remissione della miastenia gravis. È certo però che a seguito dell’intervento chirurgico il valore degli anticorpi anti-recettore dell’acetilcolina si riduce notevolmente.
Purtroppo l’asportazione chirurgica del timo non è un intervento adatto a tutti i pazienti. Per fortuna i trattamenti per la miastenia gravis hanno notevolmente ridotto il tasso di mortalità e hanno permesso ai pazienti di ottenere delle condizioni di vita quasi completamente normali.
In genere le persone affette da miastenia gravis devono seguire la terapia per un periodo di tempo indeterminato perchè i sintomi tendono a ripresentarsi dopo la sospensione del trattamento. A vole può anche capitare che la malattia regredisca e che il paziente possa sospendere i trattamenti senza più ripresentare i sintomi.
La miastenia gravis deve però essere distinta dalla sindrome miastenica congenita che in genere presenta gli stessi sintomi, ma non risponde alla stessa terapia.
Alcune condizioni associate alla miastenia gravis sono:
- tiroidite di Hashimoto;
- varie patologie della tiroide;
- malattia di Graves;
- lupus eritematoso sistemico;
- sclerosi multipla;
- diabete mellito;
- artrite reumatoide.
Alle terapie bisogna associare anche delle modifiche allo stile di vita e seguire un regime di riposo adeguato e una riduzione dello sforzo fisico. Durante il trattamento il medico potrebbe utilizzare anche degli inibitori della colinesterasi ovvero dell’enzima che degrada l’acetilcolina. Anche un altro farmaco, la piridostigmina, agisce contro la miastenia e incrementa la capacità dell’acetilcolina di combattere contro gli autoanticorpi. Purtroppo l’effetto di quest’ultimo farmaco svanisce dopo 3 o 4 ore dall’assunzione, per questo è necessario assumere delle compresse a intervalli regolari.
Il trattamento tramite immunoglobuline per via endovenosa è una strategia efficace a breve termine e prevede la somministrazione per via endovenosa di immunoglobuline ovvero di anticorpi ottenuti dal plasma di un donatore di sangue. Il trattamento è parecchio costoso e in genere viene utilizzato per contrastare immediatamente una crisi miastenica.
Anche la terapia tramite plasmaferesi è utile contro la miastenia gravis. La procedura aiuta il corpo a ridurre la quantità di autoanticorpi in circolazione. Durante la terapia con plasmaferesi il plasma viene diviso dal sangue e viene totalmente ripulito dagli anticorpi anti-recettore dell’acetilcolina, in seguito viene reimmesso nel paziente. Gli effetti durano per alcune settimane perché il sistema immunitario riprende a produrre gli autoanticorpi.
La plasmaferesi in genere viene utilizzata per contrastare una crisi miastenica e come terapia non è consigliabile per il trattamento a lungo termine.
Condividi su: